図2. アトピー性皮膚炎での皮膚のバリア機能異常
患者さんによるアトピー性皮膚炎の症状の自己評価ツール
以下に、患者さん自身で、アトピー性皮膚炎の症状の程度を自己評価するPOEMという質問表と、症状のコントロール状況を自己評価するPOEMという質問表につきご紹介します。
POEM (The Patient Oriented Eczema Measure)
アトピー性皮膚炎の患者さんあるいは、患者さんがお子さんの場合には、保護者の方がお子さんの「過去1週間のアトピー性皮膚炎の症状の強さ」を評価するツールとして、POEM (The Patient Oriented Eczema Measure)という質問票があります。
POEMには7つの質問があり、それぞれの質問への点数の合計で、症状の強さを評価します。点数が高いほど、症状が強く、最高点28点です。
POEMには7つの質問があり、それぞれの質問への点数の合計で、症状の強さを評価します。点数が高いほど、症状が強く、最高点28点です。
1.この1週間で、湿疹のために皮膚の痒みがあった日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
2.この1週間で、湿疹のために夜の睡眠 が妨げられた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
3.この1週間で、湿疹のために皮膚から出血した日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
4.この1週間で、湿疹のために皮膚がジクジク(透明な液体がにじみ出る)した日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
5.この1週間で、湿疹のために皮膚にひび割れができた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
6.この1週間で、湿疹のために皮膚がポロポロと剥がれ落ちた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
7.この1週間で、湿疹のために皮膚が乾燥またはザラザラしていると感じた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
合計点
0~2点: 症状ほぼなし
3~7点: 軽症
8~16点: 中等症
17~24点: 重症
25~28点: 最重症
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
2.この1週間で、湿疹のために夜の睡眠 が妨げられた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
3.この1週間で、湿疹のために皮膚から出血した日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
4.この1週間で、湿疹のために皮膚がジクジク(透明な液体がにじみ出る)した日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
5.この1週間で、湿疹のために皮膚にひび割れができた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
6.この1週間で、湿疹のために皮膚がポロポロと剥がれ落ちた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
7.この1週間で、湿疹のために皮膚が乾燥またはザラザラしていると感じた日は何日ありましたか?
□ なし (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
合計点
0~2点: 症状ほぼなし
3~7点: 軽症
8~16点: 中等症
17~24点: 重症
25~28点: 最重症
Charman CR et al. Arch Dermatol. 2004: 140: 1513-1519
ADCT (Atopic Dermatitis Control Tool)
また、患者さん自身が「過去1週間のアトピー性皮膚炎の症状のコントロール状況」を評価するADCT (Atopic Dermatitis Control Tool)という質問票があります。ADCTには6つの質問があり、それぞれの質問への点数の合計で、治療を含めた症状のコントロール状況を評価します。点数が高いほど、コントロールはよくない状態と評価され、最高点24点です。
David M Pariser et al. Curr Med Res Opin. 2020: 36: 367-376
アトピー性皮膚炎の治療
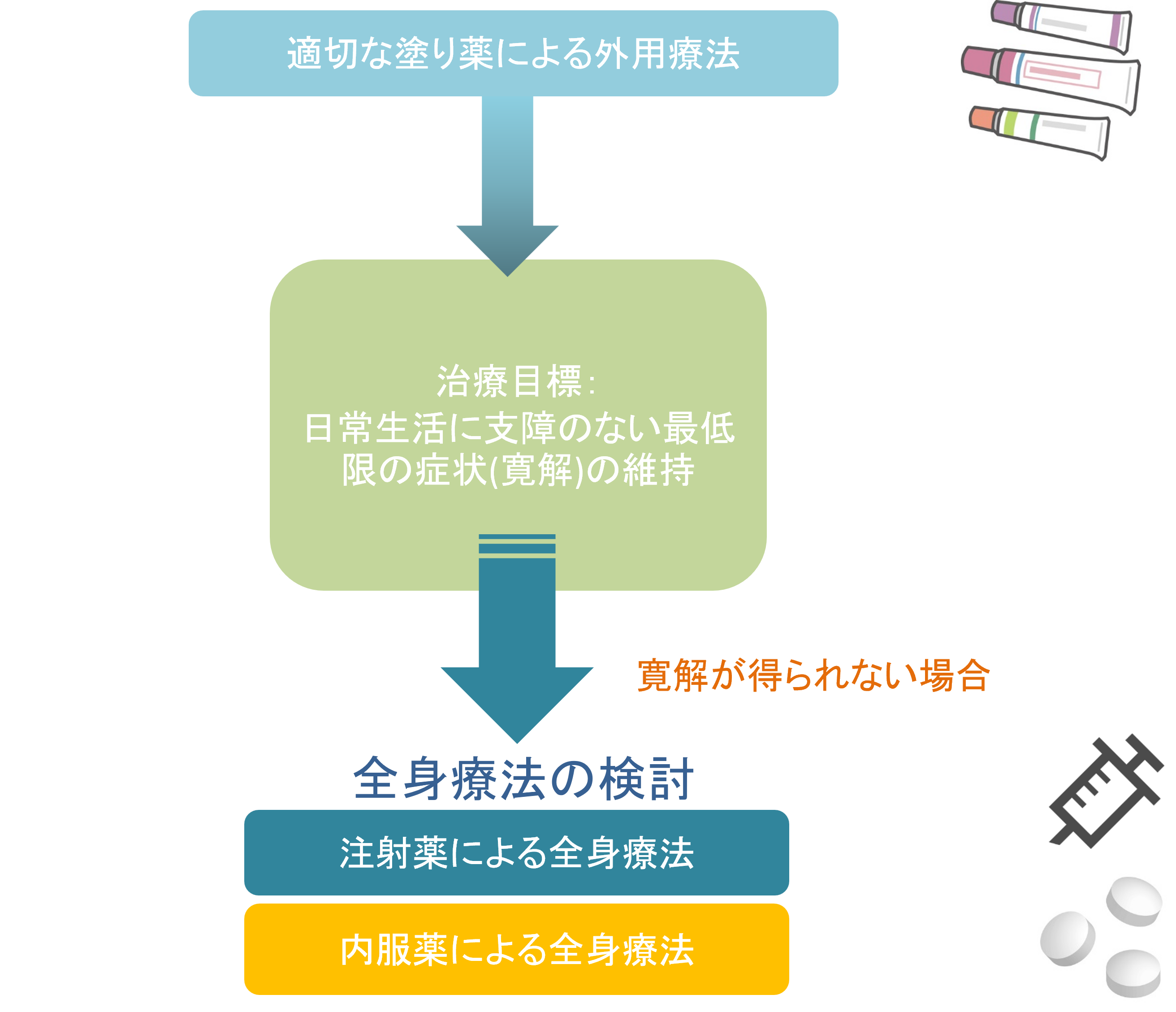
アトピー性皮膚炎は繰り返し皮膚に炎症を生じ、慢性に経過するため、治療は基本として対症療法となります。ステロイド外用薬や抗炎症性外用薬の適切な外用療法(塗り薬による治療)、保湿剤の併用、皮膚炎の悪化因子への対策を実践します。症状により抗アレルギー薬の内服(かゆみ止め)も併用し、症状がほぼないか、あっても軽微な状態で、日常生活に支障のない状態(寛解)に達し、その状態を維持することを目指します。
当院では、積極的に外用指導を行っています。
適切な外用薬による治療や、かゆみ止めの内服を行っても、症状の改善が思わしくない場合には、全身療法(注射薬である生物学的製剤や、内服薬であるJAK阻害薬による治療)を提案する場合があります。
当院では、積極的に外用指導を行っています。
適切な外用薬による治療や、かゆみ止めの内服を行っても、症状の改善が思わしくない場合には、全身療法(注射薬である生物学的製剤や、内服薬であるJAK阻害薬による治療)を提案する場合があります。
1.この1週間、アトピー性皮膚炎の症状はどの程度でしたか?
□ なし (0点)
□ 軽かった (1点)
□ 中くらい (2点)
□ ひどかった (3点)
□かなりひどかった (4点)
2.この1週間、アトピー性皮膚炎のために激しいかゆみが起こったことは何日ありましたか?
□ 全くなかった (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
3.この1週間、アトピー性皮膚炎にどれほど悩まされましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
4.この1週間、アトピー性皮膚炎のために、なかなか寝付けなかったり、睡眠がさまたげられたことが何日ありましたか?
□ 全くなかった (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
5.この1週間、アトピー性っ皮膚炎がどの程度日常生活に影響しましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
6.この1週間、アトピー性皮膚炎がどの程度気持ちや感情に影響しましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
ADCTの合計点が7点以上である、もしくは、前回の合計点から5点以上増えている場合は、アトピー性皮膚炎がうまくコントロールされていない可能性があります。
□ なし (0点)
□ 軽かった (1点)
□ 中くらい (2点)
□ ひどかった (3点)
□かなりひどかった (4点)
2.この1週間、アトピー性皮膚炎のために激しいかゆみが起こったことは何日ありましたか?
□ 全くなかった (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
3.この1週間、アトピー性皮膚炎にどれほど悩まされましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
4.この1週間、アトピー性皮膚炎のために、なかなか寝付けなかったり、睡眠がさまたげられたことが何日ありましたか?
□ 全くなかった (0点)
□ 1~2日 (1点)
□ 3~4日 (2点)
□ 5~6日 (3点)
□ 毎日 (4点)
5.この1週間、アトピー性っ皮膚炎がどの程度日常生活に影響しましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
6.この1週間、アトピー性皮膚炎がどの程度気持ちや感情に影響しましたか?
□ 全くなかった (0点)
□ 少し (1点)
□ ある程度 (2点)
□ とても (3点)
□ 極めて (4点)
ADCTの合計点が7点以上である、もしくは、前回の合計点から5点以上増えている場合は、アトピー性皮膚炎がうまくコントロールされていない可能性があります。
図.アトピー性皮膚炎での治療の流れのイメージ
皮膚炎をおさえる塗り薬による外用療法
アトピー性皮膚炎は皮膚の炎症を繰り返し生じる疾患です。そのため、多くの場合、塗り薬による継続した治療が必要となります。
ただし、皮膚炎の程度や範囲は、患者さんにより様々です。外用の頻度や、外用薬の適切な選択は、患者さんごとに異なります。
特に皮膚の炎症が強い場合には、皮膚炎の強さに応じた強さのステロイド外用薬(ステロイド外用薬は強さ別にランク付けされています)で治療をすることで、皮膚炎の鎮静化を図りますが、特に顔や首に関しては、症状が安定してきたら、
ステロイドを含まない抗炎症外用薬であるプロトピック軟膏やコレクチム軟膏、モイゼルト軟膏を外用して維持療法を行うことも多いです。また、2024年にはアトピー性皮膚炎の新しい外用薬として、ブイタマークリームが承認されました。
当院では、患者さんの症状の程度、症状の改善状態に合わせ、これらの薬剤や保湿剤の選択を行うことを心がけています。
ただし、皮膚炎の程度や範囲は、患者さんにより様々です。外用の頻度や、外用薬の適切な選択は、患者さんごとに異なります。
特に皮膚の炎症が強い場合には、皮膚炎の強さに応じた強さのステロイド外用薬(ステロイド外用薬は強さ別にランク付けされています)で治療をすることで、皮膚炎の鎮静化を図りますが、特に顔や首に関しては、症状が安定してきたら、
ステロイドを含まない抗炎症外用薬であるプロトピック軟膏やコレクチム軟膏、モイゼルト軟膏を外用して維持療法を行うことも多いです。また、2024年にはアトピー性皮膚炎の新しい外用薬として、ブイタマークリームが承認されました。
当院では、患者さんの症状の程度、症状の改善状態に合わせ、これらの薬剤や保湿剤の選択を行うことを心がけています。

写真:ステロイド外用剤の一例
ステロイド外用薬は、20種類以上の薬剤がありますが、抗炎症作用の強さに応じて5段階にランク付けされています。最も強い「ストロンゲスト(I群)」、その次に強い「ベリーストロング(II群)」、さらに「ストロング(III群)」、「ミディアム(IV群)」、「ウィーク(V群)」と続きます。また、軟膏タイプ、クリームタイプ、ローションタイプなど、剤型が多種あり、外用部位に合わせた薬剤選択をします。上の写真にはステロイド外用薬の一部を掲載しています。
当院では、患者さんの皮膚の炎症の強さ、部位に応じて、ステロイド外用薬の強さや剤型の選択を行うことを心がけています。
当院では、患者さんの皮膚の炎症の強さ、部位に応じて、ステロイド外用薬の強さや剤型の選択を行うことを心がけています。

写真:非ステロイドの抗炎症外用剤
アトピー性皮膚炎の皮膚の炎症に効果のある非ステロイド系の外用剤は、現在4種類あります。プロトピック軟膏(タクロリムス軟膏)が1999年に厚生労働省により承認されて以来、2020年に、約20年ぶりに新薬であるコレクチム軟膏が承認され、2022年にモイゼルト軟膏、2024年にブイタマークリームが引き続き承認されました。
これらの外用剤は、それぞれ異なる作用機序により、皮膚の炎症をおさえます。
それぞれの外用剤の特徴を以下の表にまとめます(表は右にスライドできます)。
これらの外用剤は、それぞれ異なる作用機序により、皮膚の炎症をおさえます。
それぞれの外用剤の特徴を以下の表にまとめます(表は右にスライドできます)。
|
製品名 (一般名)
|
標的分子
|
特徴
|
|
プロトピック軟膏 (タクロリムス軟膏)
|
カルシニューリン
|
小児用は0.03%、成人用は0.1%。使い始めは刺激感があることがあるが、1週間ほどで慣れる。
|
|
コレクチム軟膏 (デルゴシチニブ)
|
JAK1, JAK2, JAK3, Tyk2
|
0.25%と0.5%の規格あり、生後6か月から使用可能。
|
|
モイゼルト軟膏(ジファミラスト)
|
PDE4
|
0.3%と1%の規格があり、生後3か月から使用可能。
|
|
ブイタマークリーム(タピナロフ)
|
AHR
|
12歳以上で使用可能。
|

プロアクティブ療法とリアクティブ療法
まずは、ステロイド外用薬などによる集中的な治療により、見た目上皮膚症状がない状態の達成を目指します(寛解導入)。その後の治療継続方法として、2つの代表的なアプローチがあります。
一つ目は皮膚症状が再燃したときにステロイドなどの抗炎症外用薬を使い、皮膚の炎症を抑え、再度緩解を目指す治療法でリアクティブ療法といいます(図5)。
もう一つは、寛解導入後に、抗炎症外用薬の外用をやめず、外用の頻度を週3回や週2回へと減らしながら、寛解の維持を目指す、プロアクティブ療法(先回り療法)という方法があります(図6)。
当院では、寛解が得られ、見た目上皮膚症状がなくなった場合には、積極的にプロアクティブ療法につき、患者さんへの指導を行っています。
一つ目は皮膚症状が再燃したときにステロイドなどの抗炎症外用薬を使い、皮膚の炎症を抑え、再度緩解を目指す治療法でリアクティブ療法といいます(図5)。
もう一つは、寛解導入後に、抗炎症外用薬の外用をやめず、外用の頻度を週3回や週2回へと減らしながら、寛解の維持を目指す、プロアクティブ療法(先回り療法)という方法があります(図6)。
当院では、寛解が得られ、見た目上皮膚症状がなくなった場合には、積極的にプロアクティブ療法につき、患者さんへの指導を行っています。
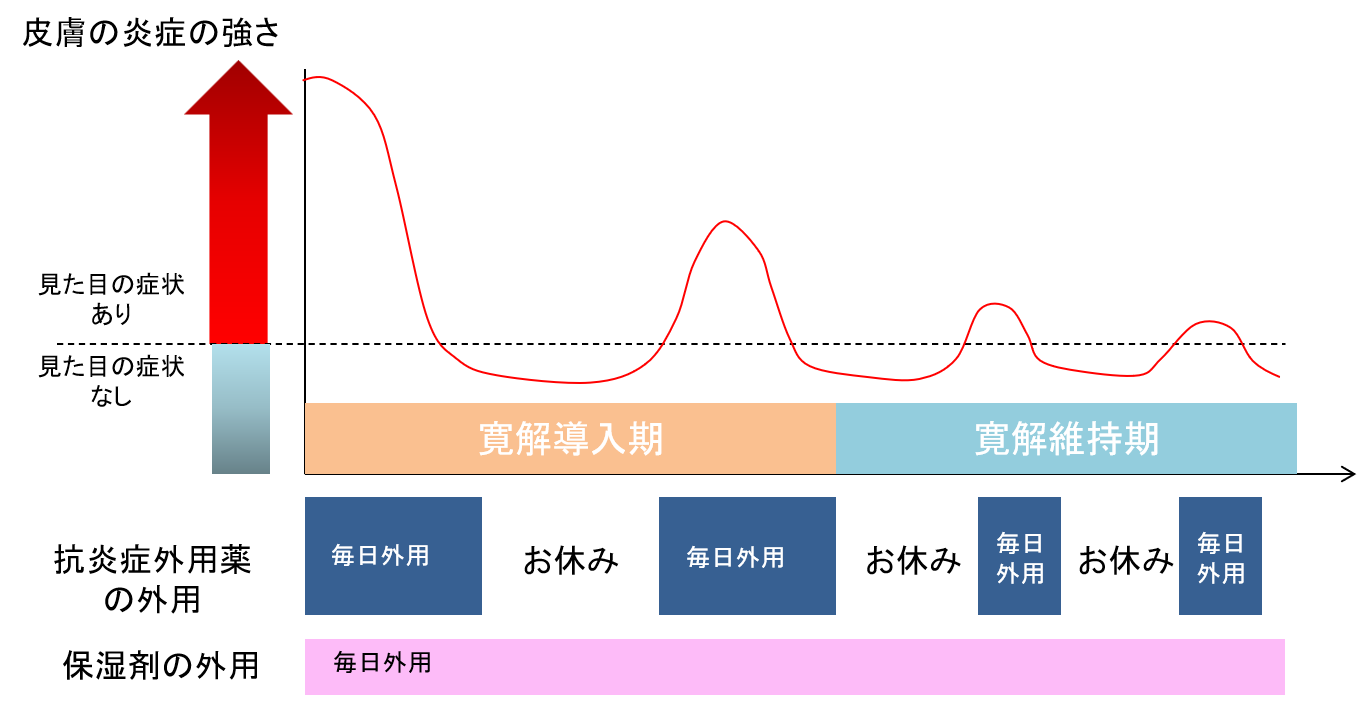
図5. リアクティブ療法: 皮膚症状が再燃したときに、ステロイド外用薬などの抗炎症外用薬を外用します。
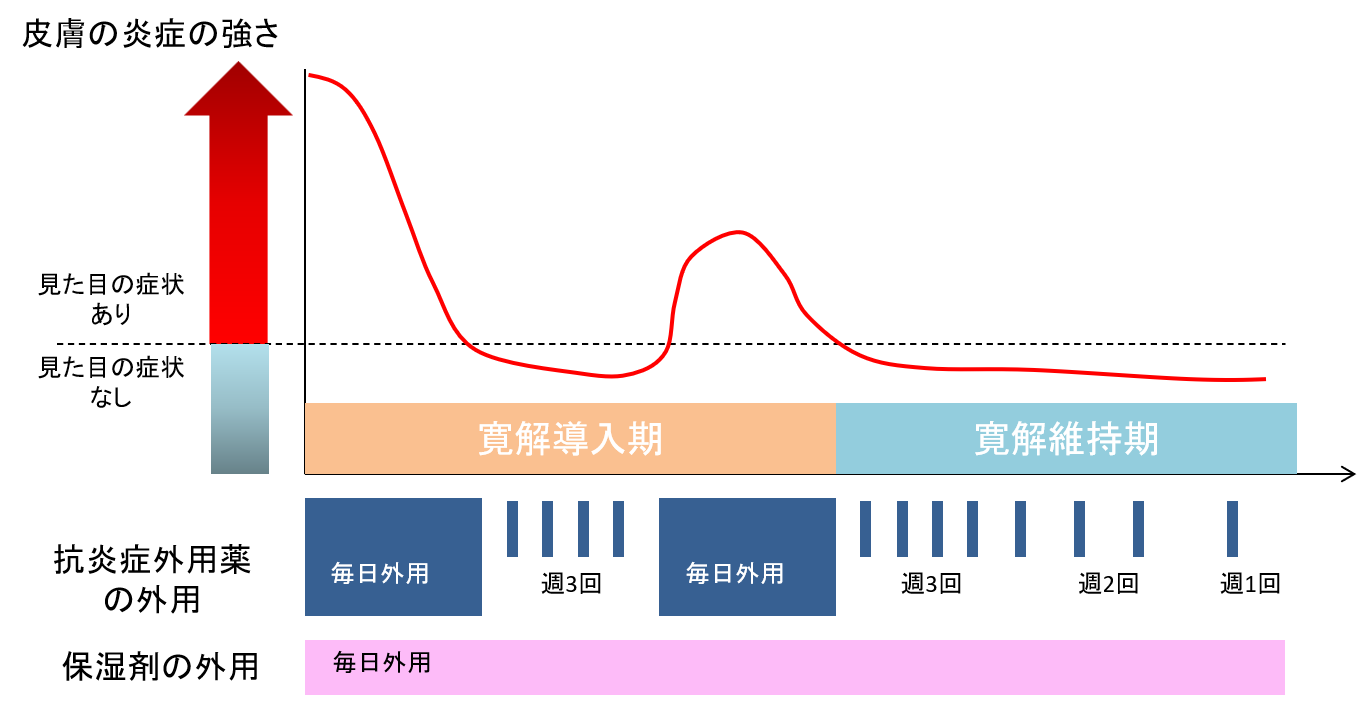
図6. プロアクティブ療法: 寛解導入後に、寛解を維持するためにステロイド外用薬などの抗炎症外用薬を一定の間隔で外用します。
3. 抗ヒスタミン薬によるかゆみのコントロール
抗ヒスタミン薬は、かゆみをおさえる効果のある内服薬です。効果には個人差がありますが、ステロイド外用剤、保湿剤を主体とした外用療法に加え、補助療法として効果的なことがよくあります。
抗ヒスタミン薬は、かゆみをおさえる効果のある内服薬です。効果には個人差がありますが、ステロイド外用剤、保湿剤を主体とした外用療法に加え、補助療法として効果的なことがよくあります。
アトピー性皮膚炎の全身療法
外用療法をしっかり行っても、皮膚症状が中等症以上に該当する場合、全身療法(注射薬や内服薬による治療)の使用を検討する場合があります。
2018年に初めてアトピー性皮膚炎の注射薬であるデュピクセントが治療承認を受け、その後次々に注射薬、内服薬(JAK阻害薬)が承認され、中等症から重症のアトピー性皮膚炎の治療選択肢が広がっています。
現在アトピー性皮膚炎に使用可能な薬剤のまとめを表1に示します。
2018年に初めてアトピー性皮膚炎の注射薬であるデュピクセントが治療承認を受け、その後次々に注射薬、内服薬(JAK阻害薬)が承認され、中等症から重症のアトピー性皮膚炎の治療選択肢が広がっています。
現在アトピー性皮膚炎に使用可能な薬剤のまとめを表1に示します。
|
製品名 (一般名)
|
標的分子
|
投与方法
|
注射薬の投与間隔
|
|
デュピクセント (デュピルマブ)
|
IL-4, IL-13
|
注射
|
2週間おき
|
|
ミチーガ (ネモリズマブ)
|
IL-31
|
注射
|
4週間おき
|
|
アドトラーザ(トラロキヌマブ)
|
IL-13
|
注射
|
2週間おき
|
|
オルミエント(バリシチニブ)
|
JAK1/2
|
内服
|
-
|
|
リンヴォック (ウパダシチニブ)
|
JAK1
|
内服
|
-
|
|
サイバインコ (アブロシチニブ)
|
JAK1
|
内服
|
-
|
表1. 中等症以上のアトピー性皮膚炎(15歳以上)に投与が検討される全身療法
注射薬による治療 (生物学的製剤)
注射薬としては、デュピクセント(デュピルマブ)、ミチーガ(ネモリズマブ)、アドトラーザ(トラロキヌマブ)があり、当院で導入可能です。どの製剤も~マブ(mab)という語尾がついていますが、モノクローナル抗体(monoclonal antibody:mab)の略であり、バイオテクノロジーにより製造された抗体製剤です。デュピクセントとアドドラーザは2週間おきに注射を行い、ミチーガは4週間おきに注射を行います。
それぞれの薬剤の作用部位は図7を参照ください。
アトピー性皮膚炎の注射薬による全身療法は、製剤の薬価が高額となり、高額療養費制度が適用となる場合があります。
それぞれの薬剤の作用部位は図7を参照ください。
アトピー性皮膚炎の注射薬による全身療法は、製剤の薬価が高額となり、高額療養費制度が適用となる場合があります。

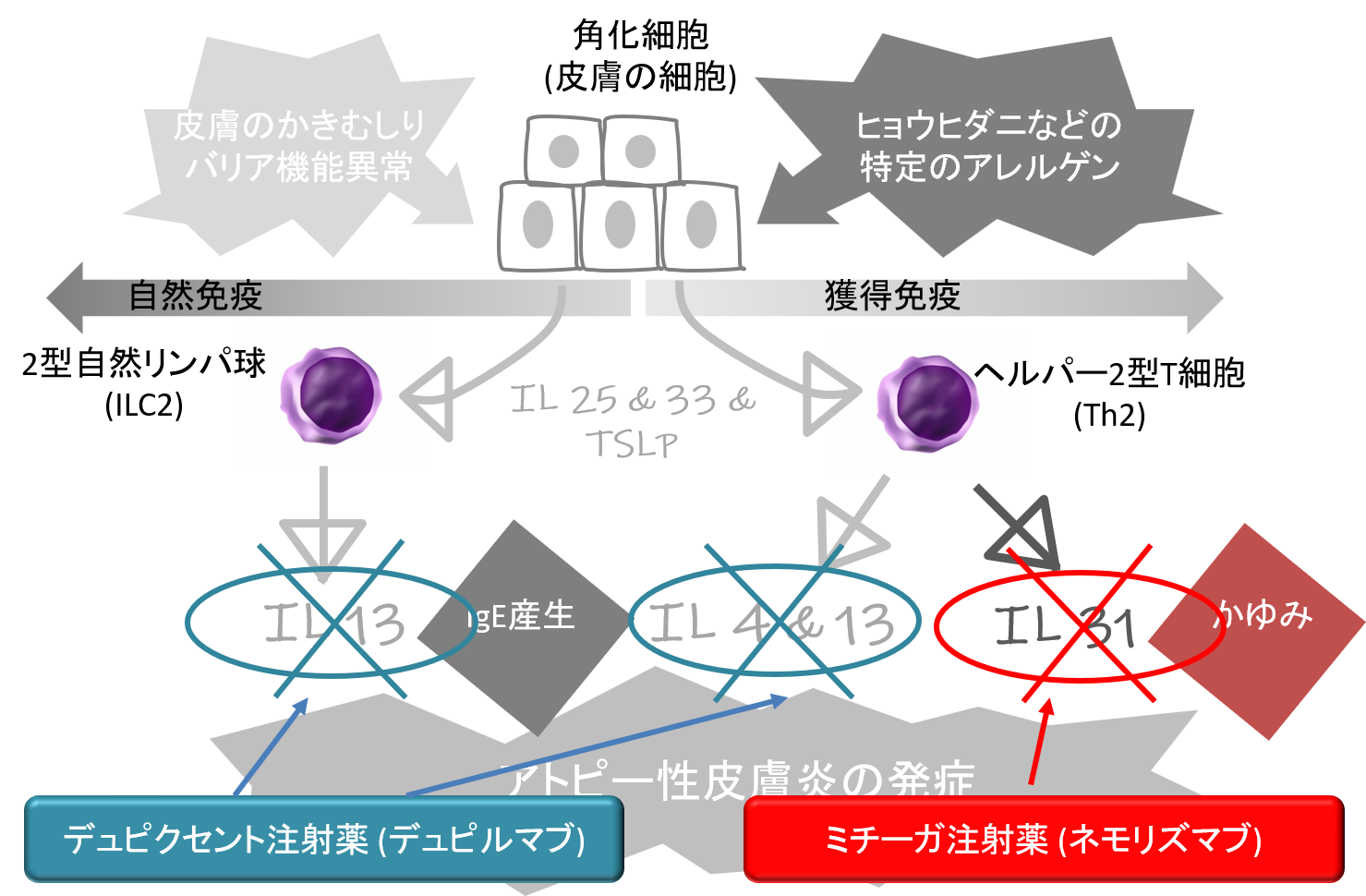
図7. デュピクセント®とミチーガ®の作用部位
図7. デュピクセント®とミチーガ®の作用部位
内服薬による治療
内服薬は、新しい薬剤では、JAK (ヤヌスキナーゼ)という物質の働きを妨げるJAK阻害薬があります。JAKはIL-4やIL-13などからの指令を受ける受容体と共に、指令を細胞内にある核に伝えますが、JAK阻害薬はこの働きを阻害するため、アトピー性皮膚炎での炎症反応などを抑えます(図8)。
JAK阻害薬は、オルミエント(バリシチニブ)、リンヴォック(ウパダシチニブ)、サイバインコ(アブロシチニブ)の3剤が外用療法でコントロールが難しい中等症から重症のアトピー性皮膚炎への適用があります。
また、以前よりアトピー性皮膚炎治療に使用されている免疫抑制薬であるネオーラル(シクロスポリン)も同様に適用があります。
JAK阻害薬の導入には胸部X線撮影や胸部CT撮影、ウイルス性肝炎を調べる血液検査などが必要となります。胸部X線撮影や胸部CT検査は別途、提携している他院で行っていただく必要があります。
アトピー性皮膚炎の全身療法は、製剤の薬価が高額となり、高額療養費制度が適用となる場合があります。
ネオーラル(シクロスポリン)は血圧測定、血液検査で血中の薬剤濃度を調べながら、有効性により3か月までの投与が可能です。
JAK阻害薬は、オルミエント(バリシチニブ)、リンヴォック(ウパダシチニブ)、サイバインコ(アブロシチニブ)の3剤が外用療法でコントロールが難しい中等症から重症のアトピー性皮膚炎への適用があります。
また、以前よりアトピー性皮膚炎治療に使用されている免疫抑制薬であるネオーラル(シクロスポリン)も同様に適用があります。
JAK阻害薬の導入には胸部X線撮影や胸部CT撮影、ウイルス性肝炎を調べる血液検査などが必要となります。胸部X線撮影や胸部CT検査は別途、提携している他院で行っていただく必要があります。
アトピー性皮膚炎の全身療法は、製剤の薬価が高額となり、高額療養費制度が適用となる場合があります。
ネオーラル(シクロスポリン)は血圧測定、血液検査で血中の薬剤濃度を調べながら、有効性により3か月までの投与が可能です。
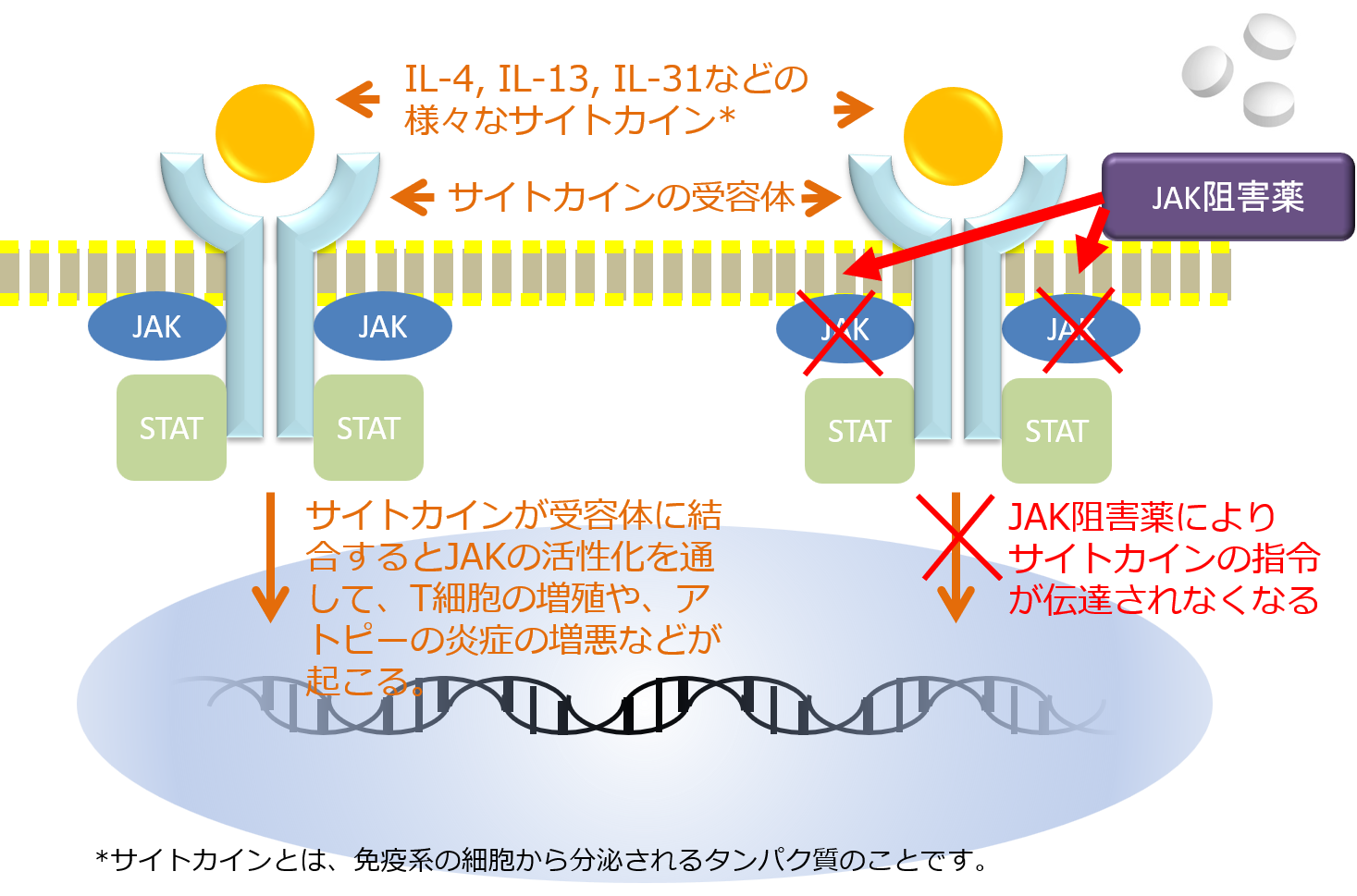
図8. JAK阻害薬の作用部位のイメージ図です。JAKにはJAK1, JAK2, JAK3と3種類があります。
②スキンケア・外用療法による皮膚バリア機能の異常の補正
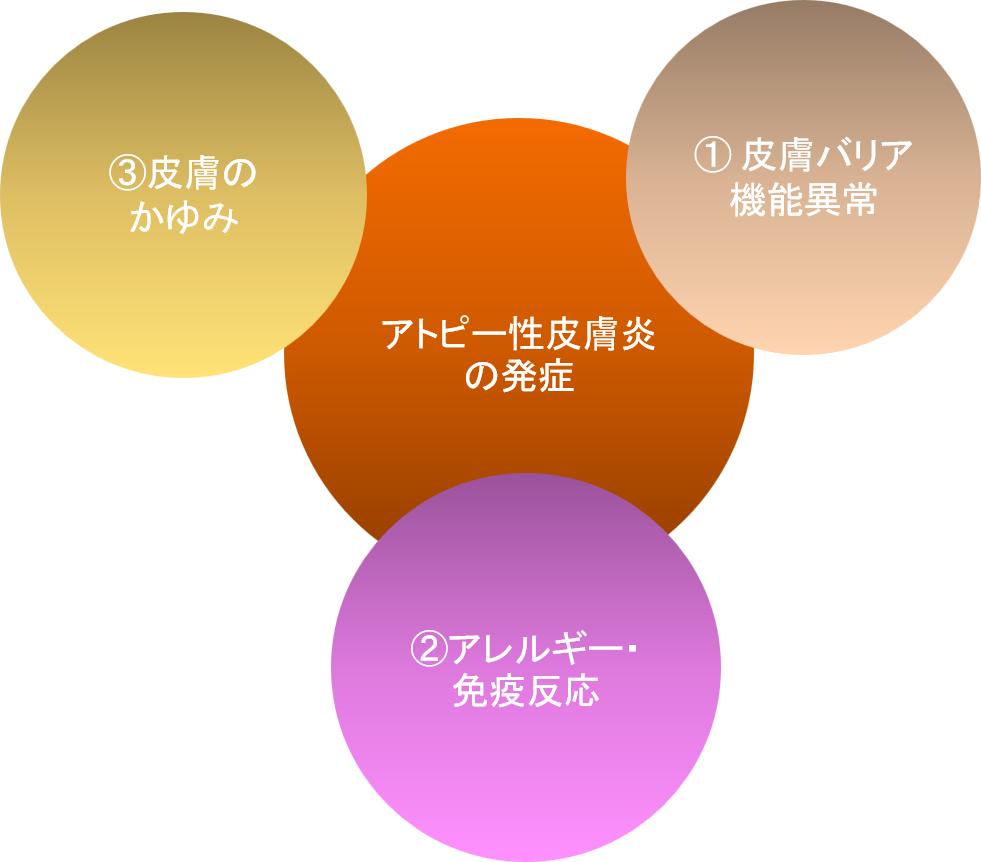
アトピー性皮膚炎では、皮膚バリア機能異常により、皮膚の水分保持機能が低下し、皮膚の乾燥が、特徴的な症状として現れます。このバリア機能の異常によって、外界からの病原体やアレルギー原因物質への防御能力が低下し、皮膚の炎症を起こしやすい状態となっています(図2)。
この皮膚のバリア機能を保湿外用薬を外用することにより補正することは、バリア機能を回復させ、皮膚炎を起こしにくい状態を維持するために重要となります。
皮膚に付着した細菌などや、アレルギー原因物質、汗などの体液は、皮膚の炎症の原因となるため、シャワーや入浴により、皮膚を清潔に保ち、炎症の起こりにくい状態にすることも大切です。お湯の温度は38℃~40℃くらいがよく、熱すぎるお湯はかゆみが増し、お勧めできません。
この皮膚のバリア機能を保湿外用薬を外用することにより補正することは、バリア機能を回復させ、皮膚炎を起こしにくい状態を維持するために重要となります。
皮膚に付着した細菌などや、アレルギー原因物質、汗などの体液は、皮膚の炎症の原因となるため、シャワーや入浴により、皮膚を清潔に保ち、炎症の起こりにくい状態にすることも大切です。お湯の温度は38℃~40℃くらいがよく、熱すぎるお湯はかゆみが増し、お勧めできません。